Trapianto di cellule staminali
Sotto il trapianto di cellule staminali si intende il trasferimento di cellule staminali da un donatore a un ricevente. Il donatore e il ricevente possono essere la stessa persona ( trapianto autologo ) o due persone diverse ( trapianto allogenico ).
Nella pratica clinica oggi vengono trapiantate solo cellule staminali del sangue . Le cellule staminali del sangue sono anche conosciute come cellule staminali ematopoietiche; da qui l'abbreviazione HSZT (per trapianto di cellule staminali ematopoietiche), che si basa sull'inglese. Altre cellule staminali non ematopoietiche , come le cellule staminali mesenchimali , sono già state trasferite negli studi clinici . Tuttavia, questi trapianti non sono attualmente di importanza pratica per la medicina (vedi medicina rigenerativa , terapia con cellule staminali, ecc.). Di seguito, quindi, viene menzionato solo il trapianto di cellule staminali del sangue. Esistono tre diversi tipi di trapianto: allogenico, autologo e singenico. L'allogenico è il tipo di trapianto più comune, in cui vengono ricercate persone con caratteristiche tissutali compatibili in tutto il mondo. Nel trapianto autologo, le cellule staminali vengono rimosse dal paziente stesso e queste vengono poi restituite al paziente dopo un'appropriata terapia mieloablativa (cioè che distrugge il midollo osseo). Il syngeneic è il tipo più raro di trapianto perché devi trovare un gemello del ricevente.
Indicazione per un trapianto di cellule staminali
Può essere necessario un trapianto autologo se ad es. Poiché a causa del cancro è necessaria una chemioterapia e / o radioterapia . Tuttavia, poiché queste possono danneggiare gravemente il proprio sistema di formazione del sangue , le cellule staminali sane vengono rimosse dal paziente prima dell'inizio del trattamento e queste gli vengono restituite dopo la terapia mieloablativa (eliminazione del midollo osseo). La funzione del midollo osseo può così essere ripristinata. Il trapianto autologo di cellule staminali introdotto negli anni '70 ha fatto chemioterapia ad alte dosi, ad es. B. nel neuroblastoma , e quindi ha aumentato significativamente le possibilità di guarigione, specialmente nei tumori maligni dell'infanzia. Un'altra applicazione è la rimozione di cellule staminali malate per il trattamento al di fuori del corpo del paziente.
I trapianti di cellule staminali allogeniche sono utilizzati principalmente nelle varie forme di leucemia quando altri metodi di trattamento non hanno avuto successo, ma anche in varie altre malattie come B. Linfoma maligno . Spesso, un trapianto è l'unico modo in cui il paziente può guarire completamente. Alcontrario, nel linfoma di Hodgkin , il beneficio del trapianto di cellule staminali allogeniche non è stato dimostrato.
I trapianti di cellule staminali sono utilizzati anche per malattie non maligne: i primi trapianti di cellule staminali allogeniche di successo furono effettuati nel 1968 su pazienti con malattie da immunodeficienza ereditaria X-SCID e sindrome di Wiskott-Aldrich . Nelle emoglobinopatie gravi come l' anemia falciforme o la ß-talassemia major omozigote , un trapianto di cellule staminali allogeniche è l'unica opzione di trattamento curativo.
Requisiti per un trapianto di successo
Il requisito più importante per un trapianto (allogenico) di successo è la disponibilità di un donatore compatibile. A tal fine vengono esaminate alcune caratteristiche dei tessuti, i cosiddetti tipi HLA . Poiché le caratteristiche dei tessuti consentono milioni di combinazioni a causa della loro diversità, la ricerca del donatore giusto risulta essere estremamente difficile. Più precisamente il donatore e il ricevente corrispondono nelle loro caratteristiche HLA, maggiore è la probabilità di un trapianto di successo. Al contrario, con ogni discrepanza nelle caratteristiche HLA, i cosiddetti mismatch HLA , la possibilità di crescita di successo delle cellule trapiantate diminuisce e il rischio per il paziente aumenta. Ad esempio, se le caratteristiche non corrispondono completamente, aumenta la probabilità di sviluppare una cosiddetta reazione del trapianto contro l'ospite (GvH) , una reazione di rigetto in cui le cellule immunitarie trapiantate del donatore riconoscono gli organi del paziente come estranei e li combattono. Sebbene gli effetti di GvH di solito possano essere controllati con i farmaci, in modo che i riceventi possano provare un leggero disagio (a volte cronico), i corsi di GvH più gravi possono causare danni agli organi o portare alla morte del ricevente. Le cellule stromali mesenchimali potrebbero essere utilizzate per il trattamento terapeutico e profilattico delle risposte GvH. Nel 2019, Fisher e colleghi hanno creato una revisione Cochrane di studi randomizzati controllati per misurare la sicurezza e l'efficacia delle cellule stromali mesenchimali (MSC) in pazienti con una reazione trapianto contro ospite (GvHD). L'evidenza è molto incerta sull'effetto delle cellule stromali mesenchimali nel trattamento delle malattie del trapianto contro l'ospite dopo il trapianto di cellule staminali sulla completa remissione (= completa scomparsa) delle reazioni del trapianto contro l'ospite acute e croniche quando utilizzate a scopo terapeutico. Le cellule stromali mesenchimali possono causare un cambiamento minimo o nullo nella mortalità per tutte le cause, ritorno di neoplasie maligne e l'incidenza della reazione trapianto contro l'ospite acuta e cronica a scopo profilattico.
Durante la ricerca di un donatore, il gruppo sanguigno ( AB0 ) non svolge un ruolo essenziale: il donatore e il ricevente possono avere gruppi sanguigni diversi in determinate condizioni. Poiché l'intero sistema ematopoietico malato del ricevente viene distrutto prima del trapianto e viene sostituito dalle cellule staminali del donatore, il ricevente ha sempre il gruppo sanguigno del donatore dopo un trapianto riuscito, anche se prima aveva un gruppo sanguigno diverso.
Nella maggior parte dei casi, è più probabile che i parenti stretti (fratelli) vengano considerati donatori. Tuttavia, non esiste un donatore familiare adatto disponibile per un gran numero di pazienti - per questo caso esistono database da diversi anni in cui sono archiviate le caratteristiche HLA di molti milioni di donatori volontari. Tuttavia, la ricerca di un donatore di terze parti adatto richiede solitamente alcuni mesi.
Ricerca donatori e registro donatori
Solo il 30% circa di tutti i pazienti che necessitano di una donazione di cellule staminali da qualcun altro può trovare un donatore adatto tra i propri parenti. Il resto dipende da un donatore esterno. Sono state create numerose organizzazioni in tutto il mondo che gestiscono un database di donatori di midollo osseo per trovare tali donatori .
I donatori interessati possono farsi digitare da soli presso una di queste organizzazioni o parzialmente in farmacia, il modo più semplice per fare una campagna di dattilografia effettuata in loco . Si preleva un piccolo campione di sangue (circa 2–20 ml, che corrisponde a un massimo di circa due cucchiai ) oppure si preleva uno striscio dalla parete interna della guancia, con l'aiuto del quale è possibile determinare in laboratorio le caratteristiche tissutali più importanti. Il tampone del tessuto può essere fatto a casa e inviato per posta. Questi vengono archiviati presso la rispettiva organizzazione insieme al nome e all'indirizzo del potenziale donatore. I dati personali vengono utilizzati solo per poter contattare il donatore in un secondo momento. Tutte le informazioni vengono inserite solo nelle banche dati nazionali e internazionali in forma anonima sotto un codice donatore. Con l'inserimento in un registro dei donatori, tuttavia, nessuno si impegna a donare effettivamente in un secondo momento.
Finora, circa 6,5 milioni di donatori volontari sono stati registrati e tipizzati HLA in Germania (al 14 febbraio 2016), nel mondo ci sono un totale di 27,7 milioni (al 27 gennaio 2016).
Se un paziente necessita di una donazione da parte di terzi, i medici curanti si rivolgono ai cosiddetti centri di ricerca , che di solito sono affiliati a grandi cliniche di trapianti o file di donatori, per avviare una ricerca di donatori; in Germania di solito si tratta del Central Bone Marrow Donor Register Germany . Questi registri cercano donatori idonei nei database internazionali. L'obiettivo è trovare un donatore il più possibile compatibile con HLA. Tuttavia, anche altri fattori, come l'età, il peso e il sesso del potenziale donatore, giocano un ruolo, poiché anche il numero disponibile di cellule staminali necessarie per un possibile trapianto è influenzato da questi fattori. Ai donatori idonei viene quindi chiesto tramite i loro file di donatori di sottoporsi a un nuovo prelievo di sangue in modo che la compatibilità con il paziente possa essere determinata in modo più preciso ( tipizzazione fine o ad alta risoluzione ).
Con l'aiuto dei registri internazionali delle donazioni è ora possibile trovare questo gemello genetico per circa il 70% dei bisognosi che non hanno già un donatore adatto nelle loro famiglie.
Tuttavia, ha un effetto negativo sulla ricerca dei donatori che alcuni donatori non informino il loro registro delle donazioni quando si spostano e non possono più essere trovati (ad esempio a causa della mancanza di leggi sulla registrazione , come negli Stati Uniti ). È già accaduto che, nonostante le caratteristiche dei tessuti molto rari, un donatore adatto fosse già nei database, ma non potesse più essere localizzato a causa di uno spostamento.
Se alla fine viene trovato un donatore idoneo, le sue caratteristiche tissutali vengono nuovamente testate (cosiddetto test di conferma o tipizzazione di conferma ) e la capacità di donare viene valutata mediante un questionario medico ed esami virologici . Questo viene fatto per poter escludere tutti i fattori di rischio che potrebbero in seguito mettere in pericolo il donatore o il ricevente. I file dei donatori sono tenuti al donatore tramite risultati anomali (ad esempio, la positività ai. Epatite - o HIV - marcatori o caratteristiche del sangue raro) di essere informato.
Il donatore può ritirarsi dalla donazione in qualsiasi momento fino all'inizio del pretrattamento del paziente (vedi sotto). Se possibile, questo dovrebbe essere evitato in un momento così tardivo, poiché molto tempo e denaro sono già stati investiti nella ricerca di un donatore. Fare un passo indietro poco prima della donazione effettiva (cioè quando il paziente è già stato pretrattato) porta alla morte del paziente nella maggior parte dei casi, poiché il pretrattamento è spesso associato a complicazioni considerevoli che il corpo raramente può affrontare senza il trapianto.
In linea di principio, i donatori vengono rimborsati per tutte le spese necessarie dal momento in cui viene richiesto un nuovo esame del sangue. Ciò include le spese di viaggio per gli esami preliminari e la donazione stessa, nonché la perdita di guadagni per questi giorni. Nel caso dei dipendenti, di solito si continua a pagare il salario e il datore di lavoro può fatturare tale importo al rispettivo centro donatore. Inoltre, la maggior parte delle pratiche stipula polizze assicurative per i donatori, che coprono gli incidenti durante gli esami preliminari e la raccolta effettiva, nonché gli incidenti durante i viaggi verso questi appuntamenti.
Durante l'intero processo di donazione, né il ricevente né i loro medici apprendono l'identità del donatore, né il donatore sa chi è il paziente (ovviamente, questo non si applica alle donazioni tra membri della famiglia). Circa sei-otto settimane dopo il trapianto, il donatore può utilizzare il suo database di donatori per scoprire lo stato di salute del ricevente. Poiché il trapianto richiede del tempo per crescere, non è possibile fornire informazioni affidabili in anticipo. Ma anche dopo questo periodo di tempo è difficile fare affermazioni definitive, poiché le malattie possono ricadere anche dopo un trapianto riuscito. Ma se tutto è andato bene, in molti casi è possibile il contatto con il paziente o il donatore. A seconda delle linee guida del rispettivo donatore o registro dei pazienti , il donatore e il suo ricevente possono inviare lettere anonime tramite il database dei donatori o il centro trapianti dopo un certo periodo di tempo o conoscersi personalmente dopo un certo periodo di tempo, se entrambi lo desiderano. Nei pazienti tedeschi, il tempo che intercorre tra l'ultimo trapianto e il conoscersi è di due anni. Ma ci sono anche paesi in cui conoscersi in questo modo è fondamentalmente impossibile.
Metodi di estrazione delle cellule staminali
Fondamentalmente esistono attualmente due metodi di raccolta delle cellule staminali, la classica raccolta del midollo osseo e l'ormai più comune donazione di cellule staminali del sangue periferico . Con entrambi i metodi si ottengono risultati qualitativamente equivalenti. Il donatore è quindi fondamentalmente libero di scegliere quale delle due opzioni è disposto a utilizzare.
Inoltre, esiste la possibilità, con alcune limitazioni, di ottenere cellule staminali (cellule staminali del sangue del cordone ombelicale ) dal sangue del cordone ombelicale .
Il trapianto non deve essere necessariamente rimosso nella clinica in cui il paziente è in cura; piuttosto, i file del donatore cercano di organizzare una raccolta vicino al luogo di residenza del donatore in modo che non debba viaggiare lontano. Il trapianto viene portato al paziente lo stesso giorno da un corriere (di solito il medico del paziente o un impiegato della clinica).
Donazione di midollo osseo
Il metodo classico di trapianto di cellule staminali è il trasferimento del midollo osseo rosso . Di norma, un ago speciale viene utilizzato per prelevare circa 1 litro di una miscela di midollo osseo e sangue dalla cresta iliaca del donatore . Le cellule staminali vengono isolate da questo e, se necessario, ulteriormente purificate e successivamente trasfuse al ricevente .
La procedura di rimozione avviene in anestesia e dura da 1 a 1 ora e mezza, inclusa l'induzione e la scarica dell'anestesia. Sebbene siano possibili anche rimozioni ambulatoriali, il donatore viene solitamente ricoverato in ospedale la sera prima del prelievo e dimesso il giorno successivo al prelievo per avere un'altra notte di controllo dopo l'anestesia e la rimozione. Il midollo osseo rimosso si rigenera dal donatore entro circa due settimane; Le compresse di ferro vengono spesso date a casa per supportare la formazione del sangue .
Donazione di cellule staminali del sangue periferico
Nel frattempo, la classica donazione di midollo osseo è stata ampiamente sostituita dalla donazione di cellule staminali del sangue periferico . Il donatore viene iniettato con l' ormone G-CSF per circa una settimana , che provoca il passaggio nel sangue delle cellule staminali del midollo osseo. Lì possono quindi essere filtrati usando l'aferesi delle cellule staminali (per una descrizione più dettagliata, vedere qui).
Donazione di sangue del cordone ombelicale
Una forma speciale di trapianto di cellule staminali è l'uso del sangue del cordone ombelicale . Immediatamente dopo il parto, il sangue del cordone ombelicale serrato viene aspirato (altrimenti verrebbe gettato via) e le cellule staminali estratte in laboratorio. Le cellule staminali così ottenute sono particolarmente ben tollerate, ma sono naturalmente disponibili solo in quantità minori. I genitori possono donare il sangue del cordone ombelicale dei loro figli o farlo congelare per uso personale a pagamento.
Rischi per il donatore
Come ogni intervento medico, un trapianto di cellule staminali è associato a possibili rischi ed effetti collaterali per il donatore, che possono essere causati dalla procedura invasiva e dal farmaco somministrato. Prima di ogni donazione di cellule staminali viene effettuato un controllo sanitario completo, che mantiene i possibili rischi del trapianto il più bassi possibile. I motivi dell'esclusione sono ad es. B. un'età superiore a 61 anni, malattie cardiovascolari, malattie autoimmuni, malattie del rene e malattie infettive. Anche la malattia mentale e la presenza di una malattia che crea dipendenza di solito portano all'esclusione. Ciò garantisce che vengano utilizzati solo donatori sani e resilienti e che potenziali fattori di rischio possano essere esclusi in anticipo.
In generale, il trapianto di cellule staminali è considerato una procedura a rischio relativamente basso per il donatore. Tuttavia, durante l'implementazione possono sorgere complicazioni, per cui in rari casi vengono documentati danni gravi e permanenti. In casi individuali molto rari, sono stati segnalati anche decessi dopo donazione di cellule staminali.
Donazione di midollo osseo
I possibili effetti collaterali per il donatore di midollo osseo sono generalmente limitati a lieve dolore e mobilità ridotta (simile a muscoli indolenziti ) nonché ematomi nella zona dei siti di puntura, che tuttavia scompaiono nuovamente dopo pochi giorni. L'anestesia necessaria può portare a nausea temporanea o simili. Secondo il Dipartimento della Salute degli Stati Uniti, il rischio di gravi complicazioni dovute all'anestesia o alla perforazione dello spazio del midollo osseo è di circa il 2,4%. Tuttavia, il 99% di tutti i donatori si riprende completamente. Secondo uno studio, le équipe trapiantate europee partecipanti hanno avuto un unico decesso tra il 1993 e il 2005, su un totale di 27.770 donazioni di midollo osseo. Rispetto alla popolazione normale, non è stato riscontrato alcun aumento del rischio di cancro in un periodo di diversi anni dopo l'operazione.
Il termine midollo osseo viene spesso confuso con midollo spinale in connessione con un trapianto di cellule staminali . Tuttavia, questo è sbagliato; nessun intervento chirurgico viene eseguito sulla colonna vertebrale quando il midollo osseo viene rimosso. Pertanto, le limitazioni nella sensibilità o addirittura la paraplegia non sono generalmente da temere.
Donazione di cellule staminali del sangue periferico
Come effetti collaterali, il donatore spesso manifesta sintomi simil-influenzali più o meno pronunciati , che sono causati dal farmaco somministrato (ad es. Filgrastim) e che di solito scompaiono nuovamente rapidamente dopo l'interruzione del trattamento. Secondo uno studio su 2408 donatori, il 40% dei pazienti riferisce stanchezza, mal di testa e insonnia dopo la procedura. Questi sintomi di solito scompaiono nel corso di un mese. Il dolore osseo percepito scompare entro una settimana nel 94% dei pazienti. Tuttavia, fino al 2% dei pazienti non era completamente indolore anche un anno dopo la procedura. Attraverso la somministrazione simultanea di antidolorifici comuni da banco come B. Il paracetamolo o l' ibuprofene possono spesso alleviare notevolmente questi sintomi. Circa due terzi dei pazienti con dolore da moderato a grave rispondono a questi farmaci per il dolore. Il 3% dei donatori ha riportato un affaticamento permanente che è durato a lungo dopo la procedura. Quindici dei 2408 donatori (0,6%) hanno avuto gravi complicazioni che hanno richiesto una lunga degenza ospedaliera. Tuttavia, in questo studio non si sono verificati decessi. Anche i tassi di cancro dei donatori non sono aumentati in un periodo di 8 anni dopo l'operazione rispetto alla popolazione normale.
Secondo un sondaggio condotto su 262 équipe di trapianti di cellule staminali nelle cliniche specializzate europee, il rischio di gravi problemi cardiovascolari dopo la procedura è di circa 1: 1500. In questo studio, sono stati segnalati 4 decessi su un totale di 23.254 donazioni di cellule staminali del sangue periferico effettuate. Anche in questo caso il numero di casi di cancro dopo l'intervento non è aumentato rispetto alla popolazione normale nell'arco di diversi anni.
Donazione di sangue del cordone ombelicale
Bloccare e recidere il cordone ombelicale dopo la nascita è un processo necessario e naturale nella nascita di un bambino. Il sangue contenuto nel cordone ombelicale, se non donato, verrebbe risucchiato e smaltito inutilizzato. Poiché non è necessario alcun intervento medico aggiuntivo durante il normale processo di nascita, la donazione di sangue del cordone ombelicale è quindi priva di rischi per madre e bambino secondo lo stato attuale delle conoscenze.
Procedura del trapianto presso il ricevente
Fondamentalmente, le cellule staminali ottenute vengono trasferite al paziente per via endovenosa . Per fare questo, tuttavia, il tuo midollo osseo malato deve prima essere distrutto con radiazioni e / o chemioterapia . Questa fase di preparazione si chiama condizionamento . Più a fondo questo viene fatto, più gravi sono gli effetti collaterali, ma minore è il rischio di ricaduta. I medici curanti prendono la decisione sull'intensità del pretrattamento. I resti del vecchio midollo osseo vengono quindi distrutti dal nuovo sistema immunitario proveniente dal donatore. Per questo motivo, i gemelli identici non sono necessariamente i donatori ideali: sebbene la compatibilità delle cellule staminali trasferite sia particolarmente buona qui, i resti del midollo osseo malato potrebbero non essere completamente eliminati. Lo stesso vale per i trapianti autologhi .
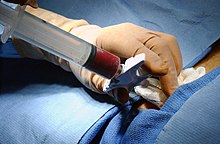
Il trapianto vero e proprio è poco costoso: il trapianto viene trasferito direttamente dalla sacca (vedi foto) tramite un catetere venoso nel flusso sanguigno del ricevente. Il nuovo midollo osseo penetra da solo nelle ossa e inizia a produrre globuli dopo circa dieci giorni.
Dopo il trapianto, il paziente è esposto a un aumentato rischio di infezione . Ciò è dovuto da un lato alla necessaria immunosoppressione e dall'altro perché il sistema immunitario del donatore viene trasferito al nuovo organismo, ma non le informazioni su malattie già superate. Il sistema immunitario del paziente è più o meno uguale a quello di un neonato, e infatti molti riceventi di cellule staminali sviluppano successivamente malattie tipiche dell'infanzia, anche se le hanno già avute. Solo dopo pochi anni le difese del corpo corrispondono a quelle di un adulto sano.
Un trapianto di cellule staminali costa circa 98.000 euro in Germania (a partire dal 2012).
Trapianto di cellule staminali con condizionamento ridotto
Nel classico SCT allogenico, diversi farmaci vengono utilizzati ad alte dosi durante il condizionamento, solitamente combinati con l'irradiazione di tutto il corpo, al fine di sradicare tutte le cellule leucemiche o maligne e sopprimere il sistema immunitario. Associata a questo è una distruzione del midollo osseo. Questo è il motivo per cui questo tipo di SCT è anche chiamato mieloablativo (distrugge il midollo osseo).
Trapianto di cellule staminali con ridotta intensità condizionata (RIC), d'altra parte, essenzialmente solo mira a immunosoppressione con opportuni immunosoppressori per disinserire il sistema immunitario prima del trapianto in modo che il rischio di non-crescita o il rifiuto del donatore trapiantate cellule staminali è mantenuto il più basso possibile. Questo tipo di trapianto è meno aggressivo. Dopo che le cellule staminali del donatore sono cresciute, dovrebbero essere in grado di distruggere eventuali cellule leucemiche ancora presenti con l'aiuto di una reazione immunologica, la cosiddetta reazione di contro-leucemia da trapianto. Il vantaggio del RIC-SCT è che può essere utilizzato anche per curare pazienti anziani e pazienti con malattie leucemiche avanzate o difficili da curare. Poiché questa procedura è ancora relativamente nuova, il significato di questo tipo di trasferimento rispetto al classico trapianto di cellule staminali non può ancora essere determinato con precisione. Complicazioni potenzialmente letali, come con il classico SCT, spesso si verificano con la stessa intensità. Si tratta in particolare di infezioni gravi e della reazione del trapianto contro l'ospite ( GvHD ), che si verificano relativamente tardi dopo il trapianto e possono anche svilupparsi cronicamente.
In uno studio del 2011 del Fred Hutchinson Cancer Center di Seattle (USA), l'esito del trattamento è stato esaminato in pazienti anziani con tumori ematologici avanzati che hanno ricevuto un trapianto di cellule staminali allogeniche con condizionamento ridotto. Dal 1998 al 2008, sono stati registrati 372 pazienti di età compresa tra 60 e 75 anni (età media 64 anni) di 18 cliniche. Il tasso di sopravvivenza a cinque anni era di circa un terzo dei pazienti. La progressione o la ricaduta della malattia è stata la principale causa di morte in 135 pazienti (36%). 104 pazienti (28%) sono morti per altre cause, come infezione, reazione donatore contro ospite (GvHD) e insufficienza multiorgano.
Secondo uno studio tedesco del 2012, 195 pazienti affetti da LMA sono stati pretrattati intensivamente o con una dose bassa. Il tasso di sopravvivenza dei pazienti dopo tre anni è rimasto pressoché lo stesso, intorno al 60% in entrambi i gruppi. Tuttavia, c'erano chiare differenze nella fase iniziale: con un condizionamento ridotto, solo l'8% dei pazienti è morto un anno dopo l'inizio del trattamento, ma il 17% nello schema con pretrattamento ad alte dosi. L'età dei pazienti registrati era compresa tra 18 e 60 anni.
Ricerca di ampio impatto
La ricerca sulle cellule staminali in Germania mira anche a migliorare i trapianti nei malati di cancro più anziani. Nel 2011, il German Cancer Aid ha finanziato sette progetti di ricerca di un programma prioritario con 3,2 milioni di euro, in modo che la terapia dei malati di cancro in età avanzata diventi più efficace.
Guarda anche
- Registro dei donatori di midollo osseo centrale in Germania
- Centro tedesco per la donazione di midollo osseo
- Campagna di donazione di midollo osseo in Baviera
- Fondazione Stefan Morsch
- Fondazione tedesca José Carreras contro la leucemia
- Database di donatori tedeschi di cellule staminali
- Disastro nucleare di Chernobyl # Altri paesi
letteratura
- Susanne Schäfer : fratelli dell'umanità . Rapporto sull'esperienza di un donatore di midollo osseo. Glaré-Verlag, Francoforte 2009. ISBN 978-3-930761-69-2 .
- Paul Paulson In Vivo - Diagnosi di cancro ai linfonodi: ricercato ed esperto , Prof.Dr. Co-autore di Michael Hummel sul background oncologico. Epubli Verlag, 2012. ISBN 978-3-8442-1843-5
link internet
Fonti e ulteriori informazioni sulla donazione e il trapianto di cellule staminali:
- Registro centrale dei donatori di midollo osseo Germania (registro centrale, anonimo di tutti i donatori tedeschi)
- Database di donatori tedeschi di cellule staminali DSD
- Croce rossa austriaca
- Registro austriaco delle cellule staminali
- Fondazione svizzera per le cellule staminali del sangue
- Fondazione tedesca José Carreras contro la leucemia V.
- zellux.net: portale tematico completo con materiale didattico sulla ricerca sulle cellule staminali
- DLH: trapianto di cellule staminali con condizionamento ridotto
- Associazione per la donazione di midollo osseo e cellule staminali V.
Prove individuali
- ↑ Deutsches Ärzteblatt, il 28 settembre 2010: vantaggio di trapianto di cellule staminali allogeniche in Hodgkin non provata ( ricordo del l' originale dal 21 Aprile 2015 in Internet Archive ) Info: Il dell'archivio collegamento è stato inserito automaticamente e non è stata ancora verificata. Si prega di controllare l'originale e il collegamento all'archivio secondo le istruzioni, quindi rimuovere questo avviso.
- ↑ Guido Lucarelli, Antonella Isgrò, Pietro Sodani, Javid Gaziev: Trapianto di cellule staminali ematopoietiche nella talassemia e nell'anemia falciforme . In: Cold Spring Harbor Perspectives in Medicine . nastro 2 , no. 5 , maggio 2012, ISSN 2157-1422 , pagg. a011825 , doi : 10.1101 / cshperspect.a011825 , PMID 22553502 , PMC 3331690 (testo completo gratuito) - ( nih.gov [visitato il 22 novembre 2020]).
- ↑ Sheila A Fisher, Antony Cutler, Carolyn Doree, Susan J Brunskill, Simon J Stanworth: Cellule stromali mesenchimali come trattamento o profilassi per la malattia del trapianto contro l'ospite acuta o cronica in riceventi di trapianto di cellule staminali ematopoietiche (HSCT) con una condizione ematologica . In: Cochrane Database of Systematic Reviews . 30 gennaio 2019, doi : 10.1002 / 14651858.CD009768.pub2 ( wiley.com [visitato il 9 luglio 2020]).
- ↑ Carolin Bauer: le farmacie mediano i donatori di cellule staminali. Estratto l'11 luglio 2016 .
- ↑ numeri di donatori attuali ZKRD
- ↑ Informazioni su ZKRD
- ↑ Standard tedeschi per la donazione non correlata di cellule staminali del sangue, qui Sezione 3.3 (.9). Estratto l'8 settembre 2020 .
- ↑ Central Bone Marrow Donor Register Germany: Risks of a Donation , accesso 2 settembre 2017.
- ↑ WSZE: Motivi per l'esclusione delle donazioni di cellule staminali , accesso 2 settembre 2017.
- ↑ D. Pamphilon, S. Siddiq, S. Brunskill, C. Dorée, C. Hyde, M. Horowitz, S. Stanworth: Donazione di cellule staminali - quale consiglio si può dare al donatore? In: British Journal of Hematology . Volume 147, numero 1, ottobre 2009, pp. 71-76, doi : 10.1111 / j.1365-2141.2009.07832.x , PMID 19681886 , PMC 3409390 (testo completo gratuito) (recensione).
- ↑ FAQ del Dipartimento della Salute degli Stati Uniti sulla donazione di midollo osseo , accesso 23 settembre 2017.
- ^ Sicurezza e supporto dei donatori , accesso 23 settembre 2017.
- ↑ J. Halter, Y. Kodera, AU Ispizua, HT Greinix, N. Schmitz, G. Favre, H. Baldomero, D. Niederwieser, JF Apperley, A. Gratwohl: Gravi eventi nei donatori dopo donazione di cellule staminali ematopoietiche allogeniche. In: Haematologica. Volume 94, numero 1, gennaio 2009, pagg. 94-101, doi : 10.3324 / haematol.13668 , PMID 19059940 , PMC 2625420 (testo completo libero).
- ↑ MA Pulsipher, P. Chitphakdithai, JP Miller, BR Logan, RJ King, JD Rizzo, SF Leitman, P.Anderlini, MD Haagenson, S. Kurian, JP Klein, MM Horowitz, DL Confer: eventi avversi tra 2408 donatori non collegati di cellule staminali del sangue periferico: risultati di uno studio prospettico del National Marrow Donor Program. In: Blood. Volume 113, numero 15, aprile 2009, pp.3604-3611, doi : 10.1182 / blood-2008-08-175323 , PMID 19190248 , PMC 2668845 (testo completo gratuito).
- ↑ J. Halter, Y. Kodera, AU Ispizua, HT Greinix, N. Schmitz, G. Favre, H. Baldomero, D. Niederwieser, JF Apperley, A. Gratwohl: Gravi eventi nei donatori dopo donazione di cellule staminali ematopoietiche allogeniche. In: Haematologica. Volume 94, numero 1, gennaio 2009, pagg. 94-101, doi : 10.3324 / haematol.13668 , PMID 19059940 , PMC 2625420 (testo completo libero).
- ↑ Donazione di sangue del cordone ombelicale: aiuto senza rischi , accesso 2 settembre 207.
- ^ Quanto costa la salute ( Memento del 12 dicembre 2013 in Internet Archive ). In: in forma! , N. 4, 2013, pagina 25.
- ↑ newswise 1 novembre 2011
- ↑ The Lancet Oncology, ottobre 2012: Condizionamento a intensità ridotta rispetto al condizionamento standard prima del trapianto di cellule emopoietiche allogeniche in pazienti con leucemia mieloide acuta in prima remissione completa: uno studio prospettico randomizzato di fase 3 in aperto